
列島縦断AMR対策
事例紹介シリーズ
TOP > 列島縦断AMR対策事例紹介シリーズ > 初期研修医の教育を通じて病院全体に感染症診療を根づかせる
病院全体で感染症診療が根づき、AMR対策の意識が向上
菌血症患者の予後が大きく改善
こうした取り組みによって、どのような改善がありましたか。
青木氏 まず血液培養陽性患者の予後についてですが、菌血症の検出数そのものはむしろ増えました。「感染制御部ができたのに菌血症が増えた」とみられがちですが、そうではなく「たくさん発見した」ということです。実際、きちんと発見し前ページに対応するようになって、敗血性ショックも28日死亡率も低下し、患者の生命予後は大きく改善しました(図1)。1,000患者・日あたりの菌血症数は2016年をピークにそれ以降はほぼ一定となっており、当院で入院中に起きる菌血症はほぼみつけきっていると考えられます。大学病院という性格上亡くなる方をゼロにはできませんが、最大限の能力は発揮できていると思います。
抗菌薬の使い方は変わりましたか。
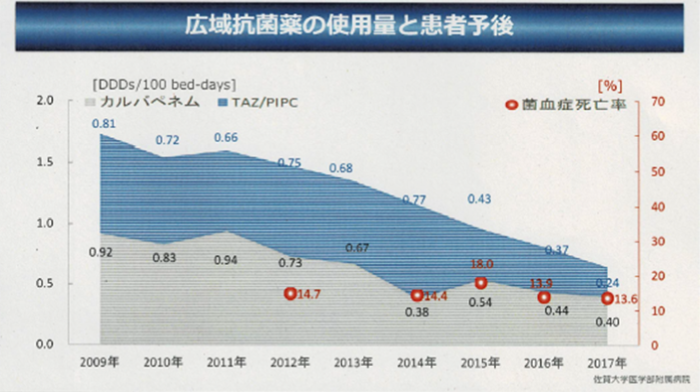
青木氏 抗菌薬適正使用の指標であるカルバペネム系抗菌薬や、広域βラクタム薬であるピペラシリン・タゾバクタムの使用量が、大きく減少しました(図2)。全国の大学病院を対象としたサーベイランスでも、カルバぺネム系抗菌薬の使用量は2014年以降、当院が最も少なくなっています。当院は2016年に日本医療機能評価機構の認定を受けましたが、その際、抗菌薬適正使用の取り組みについては「S」評価をいただきました。
図2 佐賀大学医学部附属病院における広域抗菌薬(カルバぺネム系、ピペラシリン・タゾバクタム)の使用量と患者予後
「感染症診療」という共通言語をもつ医師が増加
研修医に対する教育の成果についてはいかがですか。
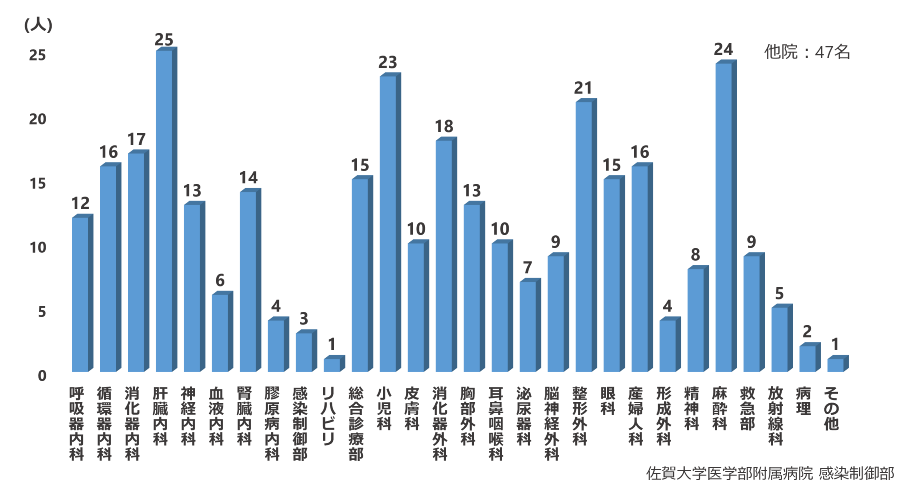
青木氏 研修を始めてから、感染症診療に関する共通言語をもつ医師が増えたことは大きな変化です。初期の頃に研修を受けた医師は現在、各診療科で中堅医師として活躍しています(図3)。今でもコンサルテーションの依頼が来ますが、共通言語があるので話が通じるんですね。また感染症診療の経験者が増えたことで、コンサルテーションの数自体減りました。基本的な対応は自分たちでできるようになり、ごく初歩的なコンサルテーションは少なくなっています。これも教育の一つの証だと思います。
図3 感染症研修を受けた医師368名の進路(2006~2019)
病院全体にいい影響が及んでいるんですね。
青木氏 専門医が増えるメリットよりも、病院全体で基本的な理解が底上げされるメリットの方が大きい場合もあります。専門医以外の200人、300人が感染症診療の基本的な考え方になじんで初めて、病院は変わるんだと思います。当院も感染症の専門診療機能ができたことで、診療の質が向上したと感じています。
手ごたえは大きいですか。
青木氏 もちろん、最終的に感染症専門医を志す人がもう少し増えるといいなという思いはあります。ただこれまで研修を受けた医師は、院内だけでなく県内外のさまざまな医療機関でも活躍しています。そういう意味では、地域にも貢献できているのではないかと思います。
地域で連携しながら感染防止対策に取り組む
地域連携という観点で、何か取り組みはしていますか。
青木氏 佐賀県内で感染対策や感染症診療に取り組む医師と看護師が集まって、2017年に佐賀県感染防止対策地域連携協議会を立ち上げました。当初から保健所や医師会にも世話人に入ってもらい、事務局は当部門に置いています。最初は自分たちの勉強会も兼ねて、これからどんな取り組みをしていくか話し合っていた時に、令和元年佐賀豪雨が起こりました。避難所の感染対策に当会のチームが派遣され、「こういう会を作っておいてよかった」と言っていたら、次に起こったのが新型コロナウイルス感染症です。昨年は県の委託事業として高齢者施設でクラスターが発生した際の対応や、事前の感染対策講習などにあたりました。
現場から声を上げ働きかけていく
研修医に対する教育の取り組みが、第1回AMR対策普及啓発活動表彰の厚生労働大臣賞に選ばれました。受賞の感想をお聞かせください。
青木氏 2007年に当院は、日本感染症学会から感染症診療モデル研修施設に認定されました。2017年に賞をいただいたことは、この10年間われわれがどのような教育をしてきたか、評価されたのだととらえています。多数の応募があった中、われわれの取り組みが実臨床部門で認められたことは、当院の感染症診療のみでなく、病院全体の診療機能が信頼される証になったと考えています。
今後取り組んでいきたいことはありますか。
青木氏 コンサルテーションの数が減ったのは、取り組みが機能している証拠です。それを突き詰めるなら、「全員に教育できるシステムが出来上がり、感染制御部がなくなっても病院として困らない」ことでしょうか。究極の理想ですが、ある意味めざしていいと思います。とはいえ、もともと菌血症の調査がきっかけで感染制御部を立ち上げたので、患者の予後が改善され、感染症という新しい診療機能が開拓・整備されたことにはとても満足しています。あとは後輩スタッフに、「自分はこうしたい」と考えたことを積極的にやっていってほしいですね。
最初の一歩を踏み出した原動力は何だったのですか。
青木氏 留学で3年間米国にいて、「自分で考えて動けば、自分の居場所は自分で作れる」という経験をしたことは大きかったです。何が必要かは現場の人間が考えることですが、思っていても上には言えなかったりします。しかし現場から「こういうことが必要ではないか」と声を上げ働きかけていくことは、コロナ対策、ひいては感染症診療・対策の全般において絶対に必要です。ゼロからのスタートでしたが、あの時言い出さなければ今はありませんでした。これからも毎日、粛々と取り組みを続けていきたいと思います。
――感染制御部の皆さんにお話をうかがいました――

濱田洋平氏(副部長、専従医師)
当院では現在、「どんな感染症でも基本的に血液培養を採る」がスタンダードになっています。研修医に教える際も、「熱でも寒気でも震えでも、感染症を疑ったら積極的に採りなさい」と言っています。特に「抗菌薬を使う前は是非採ってほしい」と伝えています。
コロナ禍で感染症が脚光を浴びていますが、感染症専門医はまだ十分いるとはいえません。抗菌薬適正使用の考え方が院内だけでなく地域や全国にもっと広がって、その中から一人でも感染症を志す医師が増えたらいいなと思っています。

岡 祐介氏(専従医師)
感染症という疾患はロジカルで、基本的に納得して治療できる。そこがおもしろいですね。研修医に教えたいことはたくさんありますが、自分の経験からいって、詰め込んでもアウトプットできないことの方が多い。「理解している=アウトプットできる」を意識しながら、実臨床で定着させていくよう心がけています。より多くの先生が興味を持って感染症を学び、他の診療科に行ってもコミュニケーションがとれるような環境作りを、これからも続けていきたいと思います。
浦上宗治氏(専従薬剤師)
治療の成功や失敗を細菌から学ぶところが、感染症診療のおもしろさだと感じています。専従薬剤師には「ちょっとした相談窓口」という役割もあると思います。「医師対医師」だけでなく「医師対薬剤師」など複数の窓口があった方が、相談する側もしやすいのではないでしょうか。
佐賀県内の大学には薬学部がなく、薬剤師の数も少ないため、個々の施設で抗菌薬適正使用を実践するには限界があります。そのため薬剤師会や協議会など地域の枠組みで感染症について学び、感染症の認定薬剤師を増やしていく取り組みを続けています。
(このインタビューは2021年4月16日に行いました)


